
 |
||

Definition av de olika preventionsnivåerna avseende fotproblem hos personer med diabetes.
Socialstyrelsen har angivit kliniska riktlinjer för vård och behandling av patienter med diabetes (1). Personer med diabetes och fotproblem omhändertages i en ansträngd primärvårds-organisation med resursbrist där omhändertagandet av akuta uppkomna problem prioriteras i stället för att bygga upp en strukturerad ansats med regelbunden uppföljning. Omhändertagandet av en person med kronisk sjukdom som diabetes och diabetikerns eventuella fotproblem innehåller flera viktiga komponenter för vilket det idag finns evidencebaserad kunskap om riktlinjer vilka borde få större genomslag i svensk primärvård (2):
1. Användandet av tydliga program och protokoll.
2. Strukturerat omhändertagande där tidsåtgång, uppföljning och resurser beaktas.
3 Systematisk uppmärksamhet på patientens behov av förändrad information och behov.
4. Lättillgänglig expertkunskap.
5. Informationssystem.
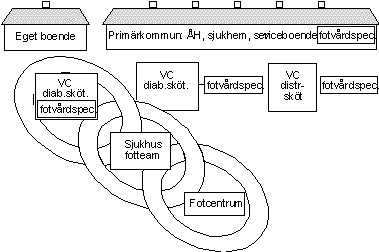
Införande av en DiabetesAnsvarig Läkare (DAL) på varje vårdcentral är en ansats att tillskapa ett välbehövligt organisatoriskt stöd för resurspersonerna i behandlingsteamet (3). DAL följer fortlöpande utvecklingen på diabetesområdet, utgör ett stöd för diabetessjuksköterska, distrikssköterska och fotvårdspecialist på vårdcentral eller den fotvårdspecialist som anlitas utanför vårdcentralen, är vårdcentralens kontaktperson i vårdkedjan med medicinklinik och andra resurspersoner som återfinns i vårdkedjan eller i sjukhusbaserat multidiciplinärt team. Efter ädelreformen är det angeläget att personalen i äldreomsorgen ser värdet av förebyggande fotvård. Dialog med medicinansvarig sjuksköterska inom kommunen ska ske.
Förutsättningarna varierar mellan olika vårdcentraler och den ideala vårdkedjan finns endast på få platser. Fotvårdsspecialister anlitas från primärvården vid sjukhusmottagningar, privatetableringar, primärkommunalt anställda och landsstingsanställda på vårdcentralen.Det är engeläget att en god kommunikation sker i båda led.
Östergötlands läns landsting har varit föregångare genom att de senaste två åren satsat på vidareutbildning av undersköterskor i primärvården till fotvårdsspecialister, som nu finns etablerade på eller samordnats mellan vårdcentralerna i hela landstinget.
Vi har tidigare talat om personer med diabetes i låg respektive i hög risk att utveckla sår. Tyvärr kan klassning i låg risk leda till passivitet. Fyra nya risknivåer introduceras:
| Nivå I | Risk | Diabetes. |
| Nivå II | Hög risk: | Neuropati och/eller perifer kärlsjukdom. |
| Nivå III | Mycket hög risk: | Fotpatologi och/eller allmän riskfaktor: Callus, tidigare sår, tidigare amputerad, fotdeformiteter. |
| Nivå IV | Pågående skada | Sår, kritisk ischemi, smärtsyndrom, grav osteoartropati. |
Studier från utlandet visar att regelbunden fotundersökning av personer med diabetes är eftersatt på sjukhus (4, 5, 6). Nedan visas enkätsvar på hur många procent av personer med diabetes, som presenterades för läkare barfota respektive med skor och strumpor på, som fick tårna vidrörda, tårna särade och fotsulor undersökta (4).

National Health Interview Survey i USA 1989 rapporterar förekomst av fotundersökningar hos 2 356 personer med diabetes under en period av sex månader utför av sjukvårdspersonal (5).
| Antal gånger sjukvårds-personal undersökte fötterna | Alla personer med diabetes(%) | IDDM(%) | NIDDMInsulin- behandlade (%) | NIDDMIcke-insulin- behandlade(%) |
| 0 | 52.7 | 51.4 | 43.5 | 59.1 |
| 1-2 | 27.3 | 34.0 | 29.8 | 25.0 |
| 3-4 | 10.0 | 8.9 | 12.6 | 8.4 |
| >4 | 10.0 | 5.7 | 14.2 | 7,5 |
Optimal prevention inkluderar att personer med diabetes fotundersöks i samband med läkar- och sjuksköterskekontroll. Fotundersökning ska ske minst en gång årligen, tätare utifrån behov att hänföra till etablerad komplikation och risk att etablera skada. Patienten ska ha etablerad fotvårdskontakt. Klara riktlinjer ska föreligga om vad som skall kontrolleras och av vem samt tidsintervall.
I samband med Aktiv uppföljning med kartläggning av diabetesvård i Norrbotten och Västerbotten (7) framkom uttalade brister i undersökningspolicy för personer meddiabetes såväl på sjukhus, vårdcentral i tätort och vårdcentral i glesbygd (mer än 5 mil från närmaste lasarett). Materialet grundar sig på manuell genomgång av 300 journaler.
| flera ggr per år | en gång per år | ej under året | ||
| n % | n % | n % | ||
| Fotstatus | 39 13 | 104 35 | 157 52 | |
I nedanstående figur visas fördelningen av undersökningsfrekvens av fotstatus i relation till vårdenhet, och illustrerar att sjukhusen genomförde signifikant flera undersökningar jfr m primärvården. Vårdcentral i glesbygd i jämförelse med tätort genomförde mer sällan fotstatus.
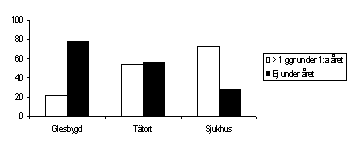
I vårdgivarenkäten föreföll det som man betydligt överskattat hur ofta man undersökt fotstatus. Utförd undersökningar > 1 ggr under året (%) visas i nedanstående tabell.
| Plats- unders�kning n=300 | V�rd- givarenk�t n = ca 12 300 | Patient- enk�t n = 71 | |
| Fotstatus | 48 | 92 | 57 |
Denna överskattning i undersökningspolicy jämfört med verkligt utförd handling skulle kunna ha sin förklaring i att en stor andel av patienterna haft hög ålder eller känd diabetessjukdom under kort tid. En analys av undersökningsfrekvens med hänsyn tagen till båda dessa parametrar redovisas i nedanstående figur.

Beträffande avsaknad av fotstatusundersökning visar denna subanalys att gruppen under 65 år och med en sjukdomsduration > 5 år är lika stor på sjukhus som i vårdcentral i glesbygd. Vidare visar bilden att den låga frekvensen fotstatusundersökningar varken förklaras av kort sjudomsduration eller hög ålder. Konklusionen är att undersökning av fötter förekommer mindre ofta än vad som rekommenderas dvs årlig fotundersökning.
Neuropati - fotproblem
Personer som har förlorat sin skyddande känsel är i hög risk att utveckla sår, vilket i sin tur kan leda till amputation. Det är angeläget att primärvårdens personal medvetandegöres om symtom, tecken och adekvat undersökningsteknik - en teknik som är anpassade till den kliniska vardagen och som är reproducerbar (8). Det saknas ett tillförlitligt minikoncept som accepteras och kan användas av samtliga berörda, vilket också är reproducerbar.
Symtom på perifer neuropati är: brännande smärta, huggande smärta, parestesi, värme - köld sensationer, ökad känsel, nedsatt känsel, kuddkänsla - samtliga med ökande besvär nattetid.
Tecken på neuropati är nedsatt känsel för smärta, temperatur och vibration samt muskelatrofi, klotår, fotdeformitet, minskad svettning och vidgade vener på fotryggarna. De två senare är tecken på autonom dysfunktion engagerande sympatiska nerver vilket leder till arterio-venös shuntning som ger varma fötter.
Följande tester rekommenderas att utföras på båda fötterna.
För samtliga som undersöker fötterna på personer med diabetes är behovet stort att ha tillgång till ett enkelt instrument för att identifiera sensonrisk neuropati. Internationellt förordas monofilament: International Guidelines on the Out-Patient Management of Diabetic Peripheral Neuropathy (in press), International Consensus Guidelines on the Diabetic Foot (in manuskript) and American Diabetes Association, Technical review of preventive foot care in patients with diabetes mellitus (in press).
1. Monofilament är en tunn fiber som vid vinkelrätt tryck någon sekund böjer sig vid en exat förutbestämd belastning. Semmes-Weinstein 5.07 rekommenderas (8, 9, 10, 11). Det böjer sig vid 10 g belastning och har visat sig bäst urskilja neuropati där den skyddade känseln gått förlorad. Appliceras under stortån, första och femte metatarsalhuvudet. Undvik platser med callusbildning. Testet är positivt om känsel saknas på en av lokalisationerna (9). Monofilamentanvändning i primärvården har visat sig vara ett värdefullt nytillskott för att identifiera fot i risk (12).
2. Vibrationssinnet testas med stämmgaffel 128 Hz (10). Vid testning efterfrågas om patienten upplever vibrationer. Patienten är sin egen kontroll då vibrationssinnet först testas på patientens handrygg. Undersökaren använder sin egen hand (metacarpalhuvud II) för att förvissa sig att stämgaffeln vibrerar. Därefter flyttas den snabbt till distala falangen på stårtån där den appliceras vinkelrätt med benkontakt.
Om vibrationssinnet inte uppfattas testas proximalt på mediala malleolen. Då vibrationerna uppfattas på första lokalisationen behöver testning inte ske på mediala malleolen.
3. Kvantifiering av nedsättning av vibrationssinnet kan ske med bio-thesiometri. Appliceras på samma lokalisationer som stämmgaffeln. Värden under 15 visar i prospektiva studier ingen ökad risk för sår, 16 - 24 ökad risk och värden över 25 hög risk. Värdena är relaterade till ålder. Över 65 års ålder är testet svårvärderat (13).
Perifer kärlsjukdom och kritisk ischemi
Symtom på perifer kärlsjukdom är caudicatio och vilovärk. Ett observandum är att perifer neuropati kan maskera dessa symtomen.
I primärvården finns ett stort behov av att tillskapa ett minikoncept för kärlundersökning. Undersökning med palpation av perifera pulsar förblir emellertid en icke exakt metod. I tidigare publicerad internationell rapport anges att 12% saknar arteria dorsalis pedis (14). Ett observandum är också att palpabel puls kan föreligga vid grav ischemi (15, 16, 17). Mätning av ankelblodtryck bör bli standard i primärvården.
Remiss för kärlutredning är indicerad vid claudicatio intermittens, vilosmärtor, kall fot, avsaknad av fotryggs- och ankelpulsar där ankelblodtryck indikerar nedsatt cirkulation < 80 mm Hg. Observera att falsk högt tryck kan förekomma p g a stela kärl varför patienten skall remitteras om klinisk misstanke om ischemi föreligger. Vid remittreing skall lokala resurser och vårdprogram vara avgörande när och vart remissen skall ställas. Undersökning skall vara kopplad till åtgärd för att identifiering av patient i hög risk att utveckla sår.
Skademekanismer vid diabetes och fotproblem
Med utgångspunkt från fysikaliska fynd kan man förutspå var olika skador kan uppträda (se bilaga).
Åtgärd vid sår
Fotsår skall bedömas och handläggas omgående av läkare för multifaktoriell utredning och behandling. Vid behov snar kontakt med multidiciplinärt team.
Patientundervisning
De flesta studier som berör patientundervisning och effekt på fotkomplikationer inkluderar förutom undervisning även annan intervention, vilket gör det svårt att skilja undervisningens genomslagskraft. Enbart en randomiserad studie med enbart fotundervisning finns vilken visade en tre gånger större minskning i sår och amputation (18). Studie genomförd i primärvården i Österrike med strukturerad gruppundervisning för personer med diabetes typ 2 visade signifikant minskning i fotkomplikationer (19). Vid vårdcentralen i Kisa skapades ett diabetesteam (diabetessköterska , dietist och fotvårdspecialist) i slutet av 70 talet och mellan två efterföljande femårsperioder reducerades antalet amputationer signifikant med 78 % samt sign minskning i förhållande till kontrollområde (20, 21). Undervisning var en integrerad del av behandlingen. Insikten om värdet av fotvård förbättrades signifikant av deltagarstyrd, problemorienterad gruppundervisning (22). Organiserad patientundervisning skall idag ges som en självklar integrerad del av behandlingen i såväl primär- som sekundärvård och samtliga patienter skall komma i åtnjutande av undervisningsprogram (23). Flera sjukhusbaserade studier finns som även de visar på vetenskaplig grund värdet av patientundervisning som del i omhändertagandet för att minska risken för fotskador och amputation samt förbättringar i egenvårdsbeteendet (24, 25, 26, 27, 28).
Sammanfattning
Ett flertal effektiva, strategier finns tillgängliga för att förebygga, identifiera och behandla personer i risk att utveckla fotsår samt risk för amputation. Dessa strategier måste på bred front accepteras av alla som ansvarar för diabetesvården för att på så sätt bibehålla en hög livskvalitet med god fotfunktion hos personer med diabetes. De komplikationsförebyggande mål som Saint Vincent Deklarationen uppställt ska kunna förvekligas (29). En förutsättning för detta är emellertid att informationssystem för insamling av basdata upprättas.
Fotundersökning ska upplevas som meningsfull av såväl vårdgivare som personer med diabetes och deras anhöriga.
Regelbunden fotundersökning ska ske vid kontroll hos läkare och diabetessköterska samt när så är påkallat.
Anamnes ska identifiera symtom på perifer neuropati och perifer kärlsjukdom.
Fotstatus ska identifiera tecken på neuropati, misstanke på perifer kärlsjukdom och fotdeformiteter samt patologi.
Vid identifiering av personer i risk, i mycket hög risk eller med pågående skada ska berörda personer och vårdgivare informeras om nödvändiga åtgärder.
Klara riktlinjer ska föreligga för vem som ska kontrollerar vad och vid vilka tidsintervall.
Remissindikationer ska vara klarlagda i hela vårdkedjan.
Informationssystem för dokumentation och uppföljning ska vara tillgängligt.
Referenser
1. Nationella riktlinjer. Kliniska riktlinjer för vård och behandling av patienter med diabetes mellitus. Medicinsk faktabas. Socialstyrelsen 1997.
2. Wagner EA, Austin BT, Von Korff M. Organizing care for patient with chronic illness. The Milbank Quarterly, 1996, 76:4, 511 - 545.
3. Falkenberg M. DAL = Diabetes Ansvarig Läkare. DiabetologNytt 1998 1-2
4. Cohen S. Potential barriers to diabetes care. Diab Care 1983; 6: 499-500.
5. Reiber G, Boyka E, Smith D. Lower extremity foot ulcers and amputations in diabetes. In: Harris MI, Cowie C, Stern MP, Boyka EJ, Reiber GE, Bennett PH. (Eds) Diabetes in America, 2nd Ed. NIH Publication No. 95 - 1468, 1995.
6. Bailey T, Yu H, Rayfield E. Patterns of foot examination in a diabetic clinic. Am J Med 1985; 78: 371-74.
7. Aktiv uppföljning. Diabetesvård i Norrbotten och västerbotten - struktur och kvalitet. Socialstyrelsen 1992.
8. Valk G. The diagnosing of diabetic polyneuropathy in daily clinical practice.Thesis. Utrecht, Holland, 1997. ISBN 90-5669-023-X.
9. Litzelman DK, Mariott DJ,Venicor F. Independent physiological predictors of foot lesions in patient with NIDDM. Diabetes Care 1997;20:1273-78.
10. De Heus-van Putten, Schaper NC, Bakker K. The clinical examination of the diabetic foot in daily practice. Diab Med 1996;13:55-57.
11. Brike A, Robert J. Evaluation of a self-administered sensory testing tool to identify patients at risk of diabetes-related foot problems. Diab Care 1998;21: 25.
12. Rith-Najarian S, Stolusky T, Gohdes D. Identifying diabetic patients at high risk for lower-extemity amputation in primary health care setting. Diab Care 1992; 15: 1384 - 89.
13. Young MJ, Breddy JL, Veves A, Boulton AJM. The prediction of diabetic neuropathic foot ulceration using perception thresholds. Diab care 1994; 17: 557-560.
14. Barnhorst DA, Barner HB. Prevalence of congenitally absent pedal pulses. N Engl J Med 1968; 278(5):268 - 65.III.
15. Apelqvist J, Larsson J, Agardh CD. The importance of peripherial pulses, peripherial oedema and local pain in the outcome of diabetic foot ulcers. Diab Med 1990;7:590-94.
16. Apelqvist J, Larsson J, Agardh CD. Medical riskfactors in diabetic patients with foot ulcers and severe peripherial vascular disease and their influence on outcome. J Diab Comp 1992;6:167-74.
17. Andros G, Harries RV, Dulawa LB, Oblath RV, Salles Cunha SX. The need for arteriography in diabetic patients with gangrene and palpable foot pulses. Arch Surg 1984;119:1260 - 63.
18.Malone JM, Snyder M, Anderson G, Bernhard VM, Holloway GA, Bunt TJ. Prevention of amputation by diabetic education. Am J Surg 1989; 158:520-24. III.
19. Pieber TR, Holler A, Siebenhofer A, Brunner GA, et al. Evaluation of structured teaching and treatment programme for type 2 diabetes in general practice in a rural area of Australia. Diab Med 1995:12:349 - 54.
20. Falkenberg M. Metabolic control and amputations among diabetics in primary health care - a population-based intensified programme governed by patient education. Scand J Prim Health Care 1990;8:25-9.
21. Falkenberg Förbättrad diabetesvård i primärvården ger minskat antal amputationer. Läkartidningen 1989;86: 3450 - 3.
22. Falkenberg M, Elwing B, Göransson A, Hellstrand B, Riis U. Problem oriented participatory education in the guidance of adults with non-insulin-treated type 2 diabetes. Scand J Prim Health care 1996;3:159 - 64
23. Edmonds ME, Van Acker K, Foster AVM. Education and the diabetic foot. Diabetic Med 1996;13: 61 - 64.
24. Litzelman DK, Slemada CW, Langefeld CD, et al. Reduction of lower extremity clinical abnormalities in patient with non-insulin-dependent diabetes mellitus. Ann Intern Med. 1993;119(1):36-41.IA.
25. Assal JP, Muhlhauser I, Pernet A, Gfeller R, Jorgens V, Berger M. Patient education the basis for diabetes care in clinical practice and research. Diabetologia 1985; 28:602-13. IIB.
26. Bloomgarden ZT, Karmally W, Metzger MJ, et al. Randomized, controlled trial of diabetic patient education: Improved knowledge without improved metabolic status. Diabetes Care. 1987;10(3):263-272.IA.
27. Barth R, Campell LV, Allen S, Jupp JJ, Chrisholm DJ. Intensive education improves knowledge, complience, and foot problems in type 2 diabetes. Diabet Med 1991;8:111-117.IA.
28. Kruger S, Guthrie D. Foot Care: Knowledge retention and self-care practice. The Diabetes Educator. 1992;18(6):487-490.IA.
29. Diabetes care and research in Europe. the St. Vincent Declaration. Diabeteic Med 1990; 7: 360 <7able>
